Tłumaczyła dr n. med. Patrycja Marciniak-Stępak
Konsultowała prof. dr hab. n. med. Przemysława Jarosz-Chobot, Klinika Diabetologii Dziecięcej Śląskiego Uniwersytetu Medycznego w Katowicach
Podsumowanie i zalecenia
Kontrola glikemii a zabieg chirurgiczny
- Celem jest utrzymywanie okołooperacyjnego stężenia glukozy we krwi na poziomie 5–10 mmol/l (90–180 mg/dl) (C).
Ocena przedoperacyjna
- Kilka dni przed planowanym zabiegiem chirurgicznym należy przeprowadzić ocenę przedoperacyjną, uwzględniając kontrolę glikemii, oznaczenie stężenia elektrolitów oraz związków ketonowych (w moczu lub we krwi) (E).
- Jeśli kontrola glikemii jest niedostateczna, a zabieg chirurgiczny nie jest pilny, należy odroczyć jego wykonanie do czasu poprawy kontroli glikemii. Jeśli zabiegu chirurgicznego nie można odroczyć, należy rozważyć wcześniejszą hospitalizację w celu stabilizacji kontroli glikemii (E).
Opieka przedoperacyjna u dzieci chorych na cukrzycę typu 1 lub 2 leczonych insuliną
- Dzieci i młodzież chorujące na cukrzycę typu 1 lub 2 leczone insuliną:
– wymagają przyjęcia do szpitala, jeżeli konieczne jest znieczulenie ogólne (E)
– należy ich uwzględnić w pierwszej kolejności w planie zabiegów dnia (E)
– wymagają podawania insuliny, aby uniknąć cukrzycowej kwasicy ketonowej, nawet jeśli pozostają na czczo (A) – mogą początkowo otrzymać we wlewie dożylnym płyny bez glukozy, jeśli planowany jest drobny zabieg operacyjny (trwający <2 h), a są leczeni według schematu intensywnej insulinoterapii (basal/bolus) lub za pomocą osobistej pompy insulinowej (C)
– powinni początkowo otrzymać dożylny wlew płynu zawierającego glukozę, jeśli planowany jest duży zabieg operacyjny (trwający >2 h) lub leczeni są insuliną o pośrednim czasie działania (NPH) (E)
– wymagają dokładnego monitorowania glikemii pod kątem wystąpienia hipo - i hiperglikemii przed zabiegiem (E)
– wymagają ustalenia z anestezjologiem zaleceń na temat ograniczenia spożycia płynów i pokarmów w okresie przedoperacyjnym (E)
– wymagają indywidualnego dostosowania sposobu podawania insuliny w zależności od kategorii zabiegu operacyjnego (duży lub drobny), schematu leczenia insuliną oraz czasu przeprowadzenia zabiegu operacyjnego (rano lub po południu) (E).
Opieka śródoperacyjna
- W czasie znieczulenia ogólnego i bezpośrednio po nim stężenie glukozy we krwi należy oznaczać przynajmniej co godzinę (E).
- W czasie trwania dużego zabiegu chirurgicznego (trwającego co najmniej 2 h) lub u pacjentów leczonych insuliną o pośrednim czasie działania (NPH) konieczne jest podawanie we wlewie dożylnym płynu zawierającego glukozę.
- Pacjenci leczeni według schematu intensywnej insulinoterapii lub za pomocą osobistej pompy insulinowej w czasie trwania drobnego zabiegu chirurgicznego (trwającego <2 h) początkowo powinni otrzymywać we wlewie dożylnym płyny bez dodatku glukozy.
- Należy dostosować wlew dożylny glukozy oraz podawanie insuliny, tak aby utrzymać stężenie glukozy we krwi w zakresie 5–10 mmol/l (90–180 mg/dl) (C).
- W przypadku niespodziewanego spadku ciśnienia tętniczego należy szybko podać 0,9% roztwór NaCl lub płyn Ringera. W takim przypadku nie wolno szybko podawać dożylnie płynów zawierających potas (E).
Opieka pooperacyjna
- Gdy pacjent może przyjmować pokarmy doustnie, należy powrócić do wcześniejszego schematu leczenia cukrzycy. W razie potrzeby należy podawać małe dawki insuliny krótko działającej lub szybko działającego analogu (na podstawie typowego dla pacjenta przelicznika insuliny do węglowodanów i korekty) w celu zmniejszenia hiperglikemii lub zbilansowania przyjmowanego pożywienia (E).
Sytuacje szczególne
Zabieg pilny (E)
Przed przeprowadzeniem zabiegu chirurgicznego w trybie pilnym u dziecka z cukrzycą konieczne jest oznaczenie glikemii, stężenia kwasu ß-hydroksymasłowego we krwi (jeśli to możliwe) lub związków ketonowych w moczu, stężenia elektrolitów w surowicy oraz gazometrii krwi, jeżeli stężenie związków ketonowych lub glukozy jest duże. W razie stwierdzenia kwasicy ketonowej należy postępować zgodnie z protokołem dla cukrzycowej kwasicy ketonowej i w miarę możliwości odroczyć zabieg do czasu skorygowania niedoboru objętości płynu wewnątrznaczyniowego i elektrolitów. Jeżeli nie stwierdza się kwasicy ketonowej, można rozpocząć dożylne podawanie płynów oraz insuliny jak w przypadku zabiegów planowych.
Chorzy na cukrzycę typu 2 leczeni wyłącznie lekami doustnymi
- Należy zaprzestać podawania metforminy 24 godziny przed dużym zabiegiem chirurgicznym (trwającym co najmniej 2 h) lub w dniu drobnego zabiegu chirurgicznego (C).
- Należy wstrzymać podawanie pochodnych sulfo nylomocznika, tiazolidynedionu, inhibitorów dipeptydylopeptydazy 4 (DPP-4) oraz analogów glukagonopodobnego peptydu 1 (GLP-1) w dniu zabiegu (E).
- U pacjentów, u których planowany jest duży zabieg chirurgiczny trwający co najmniej 2 godziny, należy rozpocząć dożylny wlew insuliny według schematu podanego powyżej (E).
Ogólne zalecenia
- Jeśli to możliwe, zabiegi chirurgiczne u dzieci chorych na cukrzycę należy wykonywać w ośrodkach dysponujących odpowiednim personelem i zapleczem niezbędnym do opieki nad tymi chorymi (E).
- W celu zapewnienia maksymalnego bezpieczeństwa, konieczna jest ścisła współpraca pomiędzy zespołem chirurgicznym, anestezjologicznym i diabetologicznym przed przyjęciem dziecka do szpitala do planowego zabiegu, a w razie zabiegu w trybie pilnym współpraca ta musi się rozpocząć niezwłocznie po przyjęciu pacjenta do szpitala (E).
- W ośrodkach, w których przeprowadza się zabiegi chirurgiczne u dzieci chorych na cukrzycę, powinny obowiązywać pisemne protokoły postępowania pooperacyjnego u takich pacjentów, znajdujące się na oddziałach przyjmujących dzieci chore na cukrzycę (E).
Obecnie w leczeniu cukrzycy u dzieci można stosować jeden z wielu różnych analogów insuliny, odpowiednich sprzętów do podawania insuliny oraz schematów leczenia. Z tego powodu w celu zapewnienia bezpieczeństwa dziecku choremu na cukrzycę w okresie okołooperacyjnym ważne jest zarówno zrozumienie patofizjologii tej choroby, jak i uważne przeanalizowanie indywidualnego schematu leczenia, kontroli glikemii, planowanego zabiegu chirurgicznego oraz przewidywanego przebiegu pooperacyjnego każdego pacjenta. Dlatego przed każdym planowanym zabiegiem istotne jest podjęcie współpracy między chirurgiem i anestezjologiem a członkami zespołu diabetologicznego. Nadal brakuje wiarygodnych badań z grupą kontrolną oceniających opiekę okołooperacyjną u dzieci chorych na cukrzycę.
Aktualne poprawione zalecenia opierają się na wytycznych ISPAD z 2009 roku.1 Zostały także uzupełnione zgodnie z zalecenami National Evidence-Based Clinical Care Guidelines for Type 1 Diabetes for Children, Adolescents, and Adults wydanymi przez Australasian Paediatric Endocrine Group i Australian Diabetes Society2, Clinical Practice Guidelines for the Prevention and Management of Diabetes in Canada wydanymi przez Canadian Diabetes Association3 oraz Association of Children’s Diabetes Clinicians Care of Children under 18 yr with Diabetes Mellitus Undergoing Surgery.4 Zawierają one zalecenia z rzetelnego, niedawno przeprowadzonego przeglądu dotyczącego postępowania okołooperacyjnego u dzieci chorych na cukrzycę opublikowanego w piśmiennictwie anestezjologicznym.5 Ponieważ opublikowano niewiele artykułów naukowych dotyczących postępowania podczas zabiegu operacyjnego, zalecenia opierają się głównie na uzgodnionej opinii ekspertów. Tam, gdzie było to uzasadnione, w zaleceniach wykorzystano również wytyczne dotyczące postępowania okołooperacyjnego u pacjentów dorosłych.
Wartości docelowe glikemii a zabieg chirurgiczny
Docelowe wartości glikemii w okresie okołooperacyjnym są nadal kontrowersyjne. Stres związany z zabiegiem chirurgicznym powoduje złożoną stresową reakcję neuroendokrynną, której efektem jest hiperglikemia oraz wzmożenie katabolizmu. Aby uzyskać optymalną kontrolę glikemii, konieczne może być zwiększenie stosowanej dawki insuliny w dniu dużego zabiegu chirurgicznego oraz przez 2 doby po nim.6 Co ważne, hiperglikemia wiąże się z większym ryzykiem zakażenia pooperacyjnego.7 Według wyników badania przeprowadzonego w 1973 roku na grupie 23 000 dorosłych, ryzyko zakażeń ran pooperacyjnych u chorych na cukrzycę było około 10-krotnie większe.8 Jednak w niedawno przeprowadzonym przeglądzie piśmiennictwa dotyczącego dorosłych nie znaleziono wystarczających dowodów, że ścisła kontrola glikemii skuteczniej zapobiega zakażeniom miejsca operowanego niż postępowanie konwencjonalne.9
W niedawno przeprowadzonej metaanalizie wykazano, iż u dorosłych hospitalizowanych na pooperacyjnych oddziałach intensywnej opieki medycznej (OIOM) obserwowano korzyści wynikające ze stosowania schematu intensywnego leczenia insuliną oraz ścisłej kontroli glikemii, których nie stwierdzono u pacjentów z innych OIOM.10 Z tego powodu American Association of Clinical Endocrinologists i American Diabetes Association wydało zalecenie, iż u większości pacjentów w krytycznym stanie hospitalizowanych na OIOM minimalny próg glikemii, przy którym należy rozpocząć wlew insuliny, wynosi 10 mmol/l (180 mg/dl).11 Po włączeniu insuliny we wlewie dożylnym należy utrzymywać stężenie glukozy we krwi w zakresie 8–10 mmol/l (140–180 mg/dl). Ze względu na brak wyników prospektywnych badań z randomizacją, dzięki którym możliwe byłoby ustalenie dokładnych zaleceń dla pacjentów leczonych insuliną, ale niebędących w stanie krytycznym, tak długo jak jest to możliwe, należy się starać utrzymywać glikemię przedposiłkową <8 mmol/l (140 mg/dl), a glikemię przygodną <10 mmol/l (180 mg/dl).
Jedynie kilka badań przeprowadzonych u dzieci potwierdza te wartości, jednak są one ograniczone do pacjentów OIOM.12,13 Na przykład Vlasselaers i wsp. wykazali krótszy czas pobytu na OIOM, słabszą odpowiedź zapalną oraz zmniejszoną śmiertelność wśród pacjentów przydzielonych losowo do grupy, w której utrzymywano normoglikemię należną dla wieku,14 jednakże odsetek epizodów ciężkiej hipoglikemii (<40 mg/dl, <2,3 mmol/l) wyniósł 25%. Niedawno Macrae i wsp. przeprowadzili badanie obejmujące 13 angielskich OIOM, na których leczono dzieci w ciężkim stanie klinicznym.15 Ścisła kontrola glikemii nie wpłynęła istotnie na główne wskaźniki kliniczne, a ponadto hipoglikemię odnotowywano częściej niż w przypadku tradycyjnej kontroli stężenia glukozy. Na podstawie przeglądu piśmiennictwa oraz metaanalizy 4 badań klinicznych z randomizacją dotyczących ścisłej kontroli glikemii w trakcie intensywnej insulinoterapii u dzieci w ciężkim stanie klinicznym, Srinivasan i Agus wykazali, iż pomimo zmniejszenia liczby zakażeń nabytych, nie stwierdzono zmniejszenia 30-dniowej śmiertelności, natomiast częściej obserwowano hipoglikemię.13 Podobnie, systematyczny przegląd piśmiennictwa oraz metaanaliza 12 badań z randomizacją obejmujących dorosłych wykazały, iż intensywna kontrola stężenia glukozy we krwi w okresie okołooperacyjnym nie wpłynęła istotnie na poprawę wyników pooperacyjnych, ale – według analizy post hoc – była związana z większym ryzykiem hipoglikemii.16
Mniej wiadomo na temat optymalnych wartości glikemii w przypadku drobnych zabiegów chirurgicznych. Badania przeprowadzone wśród dorosłych porównujące różne metody uzyskiwania kontroli glikemii podczas drobnych i średnich zabiegów chirurgicznych nie wykazały niekorzystnych efektów utrzymywania glikemii w okresie okołooperacyjnym w zakresie 5–11 mmol/l (ok. 90–200 mg/dl).17-19
Z tego powodu, na podstawie dostępnych danych, podczas zabiegów chirurgicznych u dzieci rozsądne wydaje się dążenie do wartości glikemii w zakresie 5–10 mmol/l (90–180 mg/dl). Jednak należy przeprowadzić bilans korzyści wynikających z utrzymywania ścisłej kontroli glikemii, w porównaniu z ryzykiem okołooperacyjnej hipoglikemii, której można nie rozpoznać podczas znieczulenia pacjenta. Z drugiej strony, ryzyko to można ograniczyć dzięki częstemu śród- i pooperacyjnemu monitorowaniu stężenia glukozy we krwi.
Kategorie zabiegów operacyjnych oraz oceny przedoperacyjnej
W postępowaniu z dziećmi chorymi na cukrzycę poddawanymi zabiegom chirurgicznym przydatny jest podział zabiegów na dwie kategorie.
Drobny zabieg chirurgiczny
Drobny zabieg chirurgiczny wymaga krótkiego znieczulenia ogólnego (lub głębokiej sedacji), zwykle trwa <2 godziny i raczej nie powinien mieć większego wpływu na kontrolę glikemii. Przykłady takiego zabiegu to: endoskopia, biopsja dwunastnicy, adenotonsylektomia, założenie drenika wentylacyjnego do błony bębenkowej lub proste zabiegi ortopedyczne.
Dziecko jest zwykle wypisywane ze szpitala w dniu zabiegu. Ponadto do tych zabiegów zalicza się powtarzane krótkie zabiegi, przeprowadzane na przykład na oddziałach onkologicznych lub oparzeniowych (np. zmiana opatrunku).
Duży zabieg chirurgiczny
Duży zabieg chirurgiczny wymaga dłuższego znieczulenia ogólnego i wiąże się z większym ryzykiem dekompensacji metabolicznej. Dziecka na ogół nie wypisuje się ze szpitala w dniu zabiegu. Te zabiegi trwają zwykle >2 godziny.
Jeśli to możliwe, należy je przeprowadzać, gdy cukrzyca jest dobrze kontrolowana, a oceny przedoperacyjnej należy dokonać kilka dni przed planowanym zabiegiem, aby mieć możliwość kontroli glikemii, oznaczenia stężenia elektrolitów oraz związków ketonowych (w moczu lub we krwi). Gdy kontrola glikemii jest niedostateczna, a zabieg nie jest pilny, należy go przełożyć do momentu poprawy kontroli glikemii. Jeśli kontrola glikemii jest niepewna lub niedostateczna, a zabiegu chirurgicznego nie można przełożyć, należy rozważyć hospitalizację przed zabiegiem w celu oceny i stabilizacji kontroli glikemii.
Opieka okołooperacyjna u dzieci chorych na cukrzycę typu 1 lub 2 leczonych insuliną
Dzieci lub młodzież chore na cukrzycę typu 1 lub 2 leczeni insuliną:
• Należy przyjąć do szpitala, jeżeli wymagają znieczulenia ogólnego
– przy dobrej kontroli glikemii dopuszcza się przyjęcie we wczesnych godzinach porannych zarówno w dniu drobnego, jak i dużego zabiegu chirurgicznego. W innych przypadkach przyjęcie do szpitala powinno nastąpić w godzinach popołudniowych poprzedniego dnia, aby mieć czas na wyrównanie metaboliczne cukrzycy przed zabiegiem.
• Należy ich operować w pierwszej kolejności.
• Aby uniknąć cukrzycowej kwasicy ketonowej, wymagają podawania insuliny, nawet jeżeli pozostają na czczo.
• Mogą początkowo otrzymać we wlewie dożylnym płyny bez glukozy, jeśli planowany jest drobny zabieg operacyjny (trwający <2 h), a są leczeni według schematu intensywnej insulinoterapii (basal/bolus) lub za pomocą osobistej pompy insulinowej.
• Powinni początkowo otrzymać dożylny wlew płynu zawierającego glukozę, jeśli planowany jest duży zabieg operacyjny (trwający >2 h) lub leczeni są insuliną o pośrednim czasie działania (NPH).
• Wymagają monitorowania poprzez oznaczanie stężenia glukozy we krwi włośniczkowej co godzinę, aby wykryć hipo - i hiperglikemię przed zabiegiem. Jeśli glikemia przekroczy 14 mmol/l (ok. 250 mg/dl), należy podać typową dawkę insuliny krótko działającej lub szybko działającego analogu, aby zmniejszyć glikemię do wartości docelowych.
• Wymagają ustalenia z anestezjologiem zaleceń na temat ograniczenia spożycia płynów i pokarmów w okresie okołooperacyjnym.
– Dziecku nie należy podawać stałych pokarmów co najmniej 6 godzin przed zabiegiem.20 Dozwolone może być przyjmowanie klarownych płynów (w tym pokarmu matki) do 4 godzin przed zabiegiem (należy porozumieć się z anestezjologiem).
• Wymagają indywidualnego dostosowania sposobu podawania insuliny w zależności od kategorii zabiegu operacyjnego (duży lub drobny), schematu leczenia insuliną oraz czasu przeprowadzenia zabiegu operacyjnego (rano lub popołudniu). Poniżej przedstawiono propozycje różnych algorytmów postępowania.
Duże zabiegi chirurgiczne
• Godziny wieczorne przed zabiegiem
– dziecku należy podać typową wieczorną dawkę insuliny oraz posiłek
– w przypadku glikemii >14–20 mmol/l (>250– 360 mg/dl), należy monitorować glikemię oraz stężenie kwasu ß-hydroksymasłowego we krwi i/lub stężenie związków ketonowych w moczu.
• Należy pominąć zwykłą poranną dawkę insuliny.
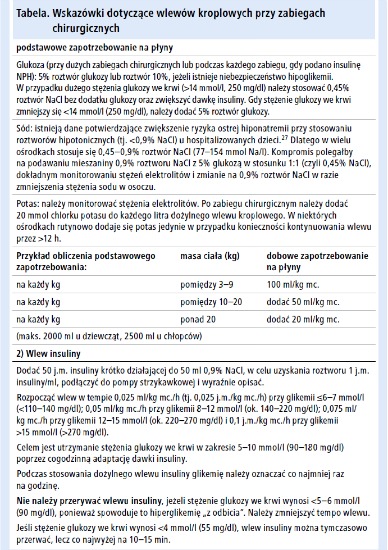
• Co najmniej 2 godziny przed zabiegiem należy rozpocząć dożylny wlew insuliny (rozpuścić 50 j. insuliny krótko działającej w 50 ml 0,9% roztworu NaCl, 1 j. = 1 ml), a podtrzymującą terapię płynową prowadzić za pomocą mieszaniny roztworu 5% glukozy i 0,9% roztworu NaCl w stosunku 1:1 (0,45% NaCl [tab.]).
• Należy monitorować glikemię co godzinę przed zabiegiem oraz przez cały okres dożylnego wlewu insuliny.
• Celem jest utrzymanie stężenia glukozy we krwi w zakresie 5–10 mmol/l (90–180 mg/dl) poprzez modyfikację dawki insuliny lub wlewu dożylnego roztworu glukozy podczas zabiegu.
• Gdy pacjent nie może przyjmować płynów i pokarmów doustnie, należy kontynuować wlew dożylny roztworu glukozy tak długo, jak to będzie konieczne.
Drobne zabiegi chirurgiczne
Poniżej przedstawiono propozycje algorytmów postępowania u chorych leczonych według różnych schematów insulinoterapii. Więcej szczegółów podano w piśmiennictwie.51) Chorzy leczeni według schematu dwóch wstrzyknięć insuliny podstawowej/bazowej na dobę (NPH, detemir lub glargina) i insuliną krótko działającą lub analogiem szybko działającym
• Zabiegi poranne
– rano w dzień zabiegu należy podać 50% zwykłej porannej dawki insuliny o pośrednim czasie działania (NPH) lub pełną dawkę poranną insuliny długo działającej (detemir lub glargina). Pacjentom leczonym mieszankami insulinowymi należy podać tylko 50% dawki odpowiadającej dawce podstawowej (NPH).
– Pominąć dawkę insuliny krótko działającej lub analogu szybko działającego, jeżeli nie jest konieczna do wyrównania hiperglikemii.
– Rozpocząć dożylne podawanie płynów zawierających 5–10% glukozy, według potrzeb, aby zapobiec hipoglikemii.
– Alternatywnie można rozpocząć dożylny wlew insuliny.
• Zabiegi popołudniowe (jeśli są konieczne) – Rano w dzień zabiegu podać 50% zwykłej dawki insuliny o pośrednim czasie działania (NPH) lub pełną zwykłą dawkę insuliny długo działającej (determir lub glargina). Pacjentom leczonym mieszankami insulin należy podać tylko 50% dawki odpowiadającej dawce podstawowej (NPH).
– Dawka insuliny krótko działającej lub analogu szybko działającego będzie zależała od tego, czy dziecko może zjeść śniadanie.
– Alternatywnie podać 30–40% zwykłej porannej dawki insuliny krótko działającej lub analogu szybko działającego (ale nie insuliny o pośrednim lub długim czasie działania) i rozpocząć dożylny wlew insuliny co najmniej 2 godziny przed zabiegiem (tab.).
– Jeśli anestezjolog wyraził zgodę na spożycie lekkiego śniadania oraz przyjmowanie klarownych płynów do 4 godzin przed zabiegiem chirurgicznym, dożylne podawanie płynów (oraz ew. dożylny wlew insuliny) należy rozpocząć 2 godziny przed zabiegiem lub nie później niż w południe (tab.).
2) Chorzy leczeni według schematu intensywnej insulinoterapii (1 dawka długo działającego analogu + bolusy)
Dzieci leczone według schematu intensywnej insulinoterapii odnoszą korzyści z nieprzerwanego podawania dawek insuliny podstawowej/bazowej przed drobnymi zabiegami chirurgicznymi. Jest to szczególnie istotne w przypadku dzieci wymagających powtarzanych zabiegów.
• Zabiegi poranne
– Rano w dzień zabiegu należy podać zwykłą dawkę insuliny długo działającej (glargina lub detemir), jeżeli zwykle jest ona podawana o tej porze. Jeżeli w badaniach przedoperacyjnych stwierdza się małe wartości glikemii w godzinach rannych, należy rozważyć zmniejszenie o 20–30% dawki insuliny długo działającej.
– Nie należy podawać insuliny krótko działającej lub analogu szybko działającego, chyba że jest to konieczne do wyrównania hiperglikemii.
– Należy rozpocząć podawanie płynów dożylnych. Pacjentom z prawidłową glikemią można początkowo podać płyny niezawierające glukozy. Jeśli dawka podstawowa insuliny została prawidłowo ustalona i uważnie monitoruje się pacjenta, takie postępowanie może być bardziej zbliżone do stanu fizjologicznego.21,22
– Alternatywnie można rozpocząć dożylny wlew insuliny, jak opisano powyżej.
• Zabiegi popołudniowe (jeśli są konieczne)
– Rano w dniu zabiegu należy podać zwykłą dawkę analogu długo działającego (jeżeli zwykle podaje się ją w tym czasie).
– Jeśli pacjent może zjeść śniadanie, należy podać zwykłą dawkę analogu szybko działającego lub 50% zwykłej dawki insuliny krótko działającej.
– Jeśli anestezjolog wyraził zgodę na spożycie lekkiego śniadania oraz przyjmowanie klarownych płynów do 4 godzin przed zabiegiem chirurgicznym, dożylne podawanie płynów (oraz ew. dożylny wlew insuliny) należy rozpocząć 2 godziny przed zabiegiem lub nie później niż w południe (tab.).
3) Chorzy leczeni za pomocą osobistej pompy insulinowej
• Jeśli to możliwe i uzyskano zgodę anestezjologa, ciągły podskórny wlew insuliny można kontynu ować podczas zabiegu chirurgicznego. Jeśli jednak anestezjolog nie potrafi obsługiwać pompy insulinowej, bezpieczniej będzie ją usunąć i rozpocząć dożylny wlew insuliny w sposób opisany powyżej.
• Przed udaniem się dziecka na salę operacyjną należy zabezpieczyć kaniulę podskórną, aby uniknąć jej przemieszczenia i przerwania podawania insuliny podczas zabiegu.
• Jeśli znieczulenie ogólne trwa krótko (<2 h), pompa może nadal podawać insulinę w dawce podstawowej odpowiedniej dla pory dnia.
– Jeśli to konieczne, w razie wystąpienia łagodnej hipoglikemii można zatrzymać podawanie podstawowej dawki insuliny, jednak nie na dłużej niż 30 minut.
• Nie należy podawać bolusa szybko działającego analogu, chyba że jest to konieczne w celu wyrównania hiperglikemii.
• Należy rozpocząć podawanie płynów dożylnych. Pacjentom z prawidłową glikemią można początkowo podać płyny dożylne niezawierające glukozy. Jeśli dawka podstawowa insuliny została prawidłowo ustalona, takie postępowanie może być bardziej zbliżone do stanu fizjologicznego.21,22
• Alternatywnie można rozpocząć dożylny wlew insuliny, jak opisano powyżej.
Opieka śródoperacyjna
Stres wywołany zabiegiem chirurgicznym może wywołać hiperglikemię i zwiększenie zapotrzebowania na insulinę. Znieczulenie ogólne może spowodować rozszerzenie naczyń krwionośnych i spadek ciśnienia tętniczego. Z tego powodu należy uważnie monitorować ciśnienie tętnicze.
Należy oznaczać stężenie glukozy we krwi przynajmniej co godzinę w czasie znieczulenia ogólnego i bezpośrednio po nim. W razie konieczności, aby zapobiec hipoglikemii, należy rozpocząć wlew roztworu glukozy lub zwiększyć stężenie glukozy w płynach podawanych dożylnie z 5 do 10%. Należy dostosować wlew glukozy oraz dawkę insuliny (poprzez podskórne wstrzyknięcia insuliny szybko działającej podczas drobnych zabiegów chirurgicznych), aby utrzymać stężenie glukozy we krwi w zakresie 5–10 mmol/l (90–180 mg/dl). U pacjentów otrzymujących insulinę we wlewie dożylnym, w celu leczenia hiperglikemii na początku wlewu konieczne może być jednorazowe podanie korekcyjnego bolusa insuliny dożylnie (używając typowo stosowanego przez dziecko współczynnika korekcyjnego lub podając dawkę stanowiącą 5–10% całkowitego dobowego zapotrzebowania na insulinę, w zależności od ciężkości hiperglikemii). Później leczenie hiperglikemii powinno się opierać na modyfikacji tempa wlewu dożylnego insuliny (tab.). Jeśli glikemia przekracza 14 mmol/l (ok. 250 mg/dl), należy dodatkowo zbadać stężenie związków ketonowych w moczu lub we krwi. W przypadku niespodziewanego spadku ciśnienia tętniczego należy szybko podać 0,9% roztwór NaCl lub płyn Ringera. W takim przypadku nie należy szybko podawać dożylnie płynów zawierających potas.
Opieka pooperacyjna
Po zabiegu chirurgicznym, w zależności od stanu ogólnego dziecka, należy rozpocząć karmienie doustne lub kontynuować wlew dożylny glukozy. Po zabiegu należy kontynuować dożylne podawanie insuliny lub w razie potrzeby podać dodatkową dawkę analogu szybko działającego/insuliny krótko działającej do momentu wznowienia żywienia doustnego. Gdy dziecko może już spożywać posiłki, należy także powrócić do zwykłego schematu insulinoterapii. W razie potrzeby należy podawać insulinę krótko działającą lub analog szybko działający (na podstawie typowego dla pacjenta przelicznika insuliny do węglowodanów oraz korekty) w celu zmniejszenia hiperglikemii lub zbilansowania przyjmowanego pożywienia.
Specjalne sytuacje
Zabiegi w trybie pilnym
Chociaż większość zabiegów chirurgicznych jest planowa, drobne i duże zabiegi mogą być też przeprowadzane w trybie pilnym. Ważne, by pamiętać, iż kwasica ketonowa może dawać objawy tzw. ostrego brzucha, a także, iż ostra choroba towarzysząca może być przyczyną kwasicy ketonowej. Przed przeprowadzeniem zabiegu chirurgicznego w trybie pilnym u dziecka z cukrzycą konieczne jest oznaczenie glikemii, stężenia kwasu ß- hydroksymasłowego we krwi (jeśli to możliwe) lub związków ketonowych w moczu, stężenia elektrolitów w surowicy oraz – jeśli stężenie związków ketonowych lub glukozy jest duże – gazometrii krwi. Nie należy podawać żadnych płynów, pokarmów ani leków doustnie; w niektórych sytuacjach nagłych należy opróżnić żołądek za pomocą zgłębnika założonego przez nos. Przed znieczuleniem konieczne jest zabezpieczenie wejścia dożylnego oraz sprawdzenie masy ciała pacjenta. W razie stwierdzenia kwasicy ketonowej, należy postępować zgodnie z protokołem dla cukrzycowej kwasicy ketonowej i w miarę możliwości odroczyć zabieg do czasu skorygowania niedoboru objętości płynu wewnątrznaczyniowego i elektrolitów, a optymalnie, także do ustąpienia kwasicy. Jeżeli nie stwierdza się kwasicy ketonowej, należy rozpocząć dożylne podawanie płynów oraz insuliny jak przy zabiegach planowych.
Chorzy na cukrzycę typu 2 leczeni lekami doustnymi
U chorych na cukrzycę typu 2 leczonych insuliną należy postępować według wytycznych insulinoterapii, tak jak przy zabiegach planowych, zależnie od schematu insulinoterapii.
U dzieci z cukrzycą typu 2 leczonych metforminą moment odstawienia leku zależy od przewidywanej długości zabiegu chirurgicznego. Wykazano, iż stosowanie metforminy wiąże się z wystąpieniem kwasicy mleczanowej, a ryzyko to zwiększa się w przypadku niewydolności nerek.23 Mimo że kwasica mleczanowa jest zaburzeniem zagrażającym życiu, to ponieważ występuje rzadko, dostępnych jest niewiele wiarygodnych danych, na których można oprzeć zalecenia dotyczące postępowania okołooperacyjnego.24,25 Z tego powodu zaleca się, aby w przypadku dużych zabiegów chirurgicznych (trwających co najmniej 2 h), gdy stwierdza się warunki predysponujące do wystąpienia dodatkowych czynników ryzyka, takich jak niewydolność nerek lub hipoperfuzja tkanek, 24 godziny przed planowanym zabiegiem wstrzymać podawanie metforminy. W przypadku zabiegu w trybie pilnym, jeśli upłynęło mniej niż 24 godziny od ostatniej dawki, konieczne jest utrzymanie nawodnienia płynami podawanymi dożylnie, przed zabiegiem, podczas zabiegu i po nim. W sytuacji drobnych zabiegów (trwających <2 h) podawanie metforminy można wstrzymać w dzień zabiegu. We wszystkich przypadkach leku nie należy podawać przez 48 godzin po zabiegu chirurgicznym, a także do momentu powrotu prawidłowej funkcji nerek. Natomiast podawanie pochodnych sulfonylomocznika, tiazolidynedionu, inhibitorów DPP-4 oraz analogów GLP-1 należy wstrzymać w dniu zabiegu. U pacjentów poddawanych dużemu zabiegowi chirurgicznemu trwającemu co najmniej 2 godziny, należy rozpocząć wlew dożylny insuliny w sposób opisany powyżej. U pacjentów poddanych drobnym zabiegom należy monitorować glikemię co godzinę i jeżeli jej wartość przekracza 10 mmol/l (180 mg/dl), należy podać podskórnie szybko działający analog insuliny (0,1 j.m./kg mc. do 10 j.m.), jednak nie częściej niż co 3 godziny.
Podsumowanie
Jeśli to możliwe, zabiegi chirurgiczne u dzieci i młodzieży chorych na cukrzycę należy wykonywać w ośrodkach dysponujących odpowiednio doświadczonym personelem i zapleczem niezbędnym do opieki nad pacjentami z cukrzycą. W celu zapewnienia maksymalnego bezpieczeństwa, konieczna jest ścisła współpraca pomiędzy zespołem chirurgicznym, anestezjologicznym i diabetologicznym przed przyjęciem dziecka do szpitala do planowego zabiegu, a w razie zabiegu w trybie pilnym, współpraca ta musi się rozpocząć niezwłocznie po przyjęciu pacjenta do szpitala. W ośrodkach przeprowadzających zabiegi chirurgiczne u dzieci chorych na cukrzycę powinny obowiązywać protokoły postępowania pooperacyjnego u takich pacjentów w formie pisemnej, znajdujące się na oddziałach przyjmujących dzieci chore na cukrzycę. Planowe zabiegi należy rozpisywać jako pierwsze, najlepiej w godzinach porannych. W każdym przypadku znieczulenia ogólnego niezbędne jest: uzyskanie dostępu dożylnego, wlew glukozy i częste monitorowanie glikemii. Zwykle wystarcza podanie 5% roztworu glukozy, a przy zwiększonym ryzyku hipoglikemii konieczny może być roztwór 10%. W przypadku zwiększonego stężenia związków ketonowych i glukozy we krwi, należy podać dodatkową dawkę insuliny i, w razie potrzeby, wyrównać wlewem dożylnym niedobory płynowe. W takiej sytuacji należy również rozważyć odroczenie planowego zabiegu chirurgicznego. W warunkach szpitalnych dobrze sprawdza się przyłóżkowy pomiar stężenia kwasu ß-hydroksymasłowego, który może pomóc w leczeniu tych pacjentów.26
Konflikt interesów: E.T.R. otrzymywała honoraria od firmy Merck, a jej mąż posiada akcje firm Bristol Myers Squibb. R.H. otrzymywał honoraria od firm Novo Nordisk, Lilly, Sanofi, Medtronic, Abbott, Menarini, Unomedical oraz Roche. Pozostali autorzy nie zgłosili konfliktu interesów.
Piśmiennictwo:
1. Betts P., Brink S., Silink M., Swift P.G., Wolfsdorf J., Hanas R.: Management of children and adolescents with diabetes requiring surgery. Pediatr. Diabetes, 2009; 10 (Suppl. 12): 169–1742. Craig M.E., Twigg S.M., Donaghue K.C., Cheung N.W., Cameron F.J., Conn J., Jenkins A.J., Silink M., for the Australian Type 1 Diabetes Guidelines Expert Advisory Group: National evidence-based clinical care guidelines for type 1 diabetes in children, adolescents and adults, Australian Government Department of Health and Ageing, Canberra 2011 (available from http://www. nhmrc.gov.au/guidelines/publications/ext4)
3. Wherrett D., Huot C., Mitchell B., Pacaud D.: Canadian Diabetes Association 2013 Clinical Practice Guidelines for the prevention and management of diabetes in Canada: type 1 diabetes in children and adolescents. Can. J. Diabetes, 2013; 37: S153–S162
4. Association of Children’s Diabetes Clinicians. Care of children under 18 years with diabetes mellitus undergoing Surgery 2013 (available from http://www.ac-d-c.org/wp-content/ uploads/2012/08/ACDC_surgery_guideline2014-pdf.pdf)
5. Rhodes E.T., Ferrari L.R., Wolfsdorf J.I.: Perioperative management of pediatric surgical patients with diabetes mellitus. Anesth. Analg., 2005; 101: 986–999
6. Kaufman F.R., Devgan S., Roe T.F., Costin G.: Perioperative management with prolonged intravenous insulin infusion versus subcutaneous insulin in children with type I diabetes mellitus. J. Diabetes Complications, 1996; 10: 6–11
7. Dronge A.S., Perkal M.F., Kancir S., Concato J., Aslan M., Rosenthal R.A.: Long-term glycemic control and postoperative infectious complications. Arch. Surg., 2006; 141: 375–380
8. Cruse P.J., Foord R.: A five-year prospective study of 23,649 surgical wounds. Arch. Surg., 1973; 107: 206–210
9. Kao L.S., Meeks D., Moyer V.A., Lally K.P.: Perioperative glycaemic control regimens for preventing surgical site infections in adults. Cochrane Database Syst. Rev., 2009; 3: CD006 806
10. Griesdale D.E., de Souza R.J., van Dam R.M., et al.: Intensive insulin therapy and mortality among critically ill patients: a meta-analysis including NICE-SUGAR study data. CMAJ, 2009; 180: 821–827
11. Moghissi E.S., Korytkowski M.T., DiNardo M., et al.: American Association of Clinical Endocrinologists and American Diabetes Association consensus statement on inpatient glycemic control. Endocr. Pract., 2009; 15: 353–369
12. Agus M.S.: Tight glycemic control in children – is the target in sight? N. Engl. J. Med., 2014; 370: 168–169
13. Srinivasan V., Agus M.S.: Tight glucose control in critically ill children – a systematic review and metaanalysis. Pediatr. Diabetes, 2014; 15: 75–83
14. Vlasselaers D., Milants I., Desmet L., et al.: Intensive insulin therapy for patients in paediatric intensive care: a prospective, randomised controlled study. Lancet, 2009; 373: 547–556
15. Macrae D., Grieve R., Allen E., et al.: Arandomized trial of hyperglycemic control in pediatric intensive care. N. Engl. J. Med., 2014; 370: 107–118
16. Buchleitner A.M., Martinez-Alonso M., Hernandez M., Sola I., Mauricio D.: Perioperative glycaemic control for diabetic patients undergoing surgery. Cochrane Database Syst. Rev., 2012; 9: CD007 315
17. Hemmerling T.M., Schmid M.C., Schmidt J., Kern S., Jacobi K.E.: Comparison of a continuous glucoseinsulin- potassium infusion versus intermittent bolus application of insulin on perioperative glucose control and hormone status in insulin-treated type 2 diabetics. J. Clin. Anesth., 2001; 13: 293–300
18. Christiansen C.L., Schurizek B.A., Malling B., Knudsen L., Alberti K.G., Hermansen K.: Insulin treatment of the insulin-dependent diabetic patient undergoing minor surgery. Continuous intravenous infusion compared with subcutaneous administration. Anaesthesia, 1988; 43: 533–537
19. Raucoules-Aime M., Lugrin D., Boussofara M., Gastaud P., Dolisi C., Grimaud D.: Intraoperative glycaemic control in non-insulin-dependent and insulin-dependent diabetes. Br. J. Anaesth., 1994; 73: 443–449
20. Brady M., Kinn S., Ness V., O’Rourke K., Randhawa N., Stuart P.: Preoperative fasting for preventing perioperative complications in children. Cochrane Database Syst. Rev., 2009; 4: CD005 285
21. Mucha G.T., Merkel S., Thomas W., Bantle J.P.: Fasting and insulin glargine in individuals with type 1 diabetes. Diabetes Care, 2004; 27: 1209–1210
22. Al-Khawari M., Al-Ruwayeh A., Al-Doub K., Allgrove J.: Adolescents on basal-bolus insulin can fast during Ramadan. Pediatr. Diabetes, 2010; 11: 96–100
23. Eppenga W.L., Lalmohamed A., Geerts A.F., et al.: Risk of lactic acidosis or elevated lactate concentrations in metformin users with renal impairment: a populationbased cohort study. Diabetes Care, 2014; [Epub 19 May 2014]
24. Baradari A.G., Habibi M.R., Khezri H.D., et al.: Does high-dose metformin cause lactic acidosis in type 2 diabetic patients after CABG surgery? A double blind randomized clinical trial. Heart Int., 2011; 6: e8
25. Sirvinskas E., Kinduris S., Kapturauskas J., Samalavicius R.: Perioperative use of metformin in cardiac surgery. Medicina, 2010; 46: 723–729
26. Rewers A., McFann K., Chase H.P.: Bedside monitoring of blood beta-hydroxybutyrate levels in the management of diabetic ketoacidosis in children. Diabetes Technol. Ther., 2006; 8: 671–676
27. Choong K., Kho M.E., Menon K., Bohn D.: Hypotonic versus isotonic saline in hospitalised children: a systematic review. Arch. Dis. Child., 2006; 91: 828–835

















